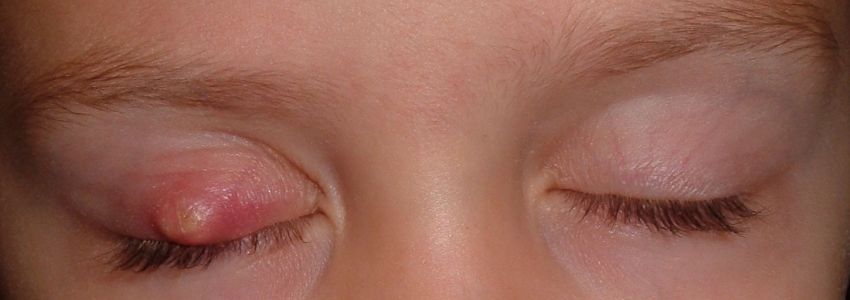
Arpacık, gözkapağında ödem, hassasiyet ve eritem ile karakterizedir. Dış ve iç arpacık olarak sınıflanır. Dış arpacık kirpik foliküllerinin veya Zeis ile Moll bezlerinin pürülan enfeksiyonu ile karakterizedir. Fokal abse şeklinde olabilir veya enfeksiyonun bir folikülden diğerine bulaşması ile kapak kenarında yaygınlaşabilir. İç arpacık meibomian bezlerinin akut stlpüratif enfeksiyonudur. Kapakta yaygın eritem, ödem ve hassasiyet şeklinde izlenir. Blefarit ve akne rozasea bulgulara eşlik edebilir. Arpacık nadiren preseptal selülit veya kapak absesi gelişimine yol açabilir. Ayırıcı tanıda preseptal selülit, sebase bez korsinomu ve piyojenik granülom yer almalıdır. Sebase bez karsinomu kronik tek taraflı blefarit, tekrarlayan şalazyon, kapak kenarında kalınlaşma ve kirpik kaybı olan olgularda kapak biyopsisi ile araştırılmalıdır. Arpacığın kontaminasyon ile yaygınlaşmamasına dikkat edilmelidir. Dış arpacık kendiliğinden iyileşebilir veya kirpik çekilmesi ile drene olabilir. İç arpacık konjonktivadan, Meibomius bezinin kanalından veya nadiren ciltten boşalıp iyileşebilir. Blefarit mevcudiyetinde kapak kenarındaki birikintilerin uzaklaştırılması ve bakteri yoğunluğunun azaltılması için kapak temizliği yapılmalıdır. Tedavide ilik kompresler (15-20 dakika günde 3-4 kez), lezyon üzerine hafif masaj ve topikal antibiyotikli pomadlar uygulanır. Bu amaçla en sık basitrasin, eritromisin ve aminoglikozitler tercih edilir. Uygun tedavi ile 3-4 haftada düzelme izlenmez ise insizyon ve küretaj yapılır. Büyük arpacıklarda ve selülit gelişen durumlarda sistemik antibiyotik tedavisi uygulanır.
Kapağın orbita septumunu içermeyen yumuşak doku enfeksiyonları preseptal selülit olarak sınıflanır. Göz kapaklarında yaygın eritem, ödem, ağrı ve ısı artışı ile karakterizedir. Göz hareketlerinde kısıtlılık, ağrı veya proptozis izlenmez.
Çoğu olguda periorbital bölgede cilt abrazyonu, laserasyonu veya bir enfeksiyon odağı izlenir. Dakriyosistit, sinüzit ve arpacık preseptal selülite neden olabilir. Cilt enfeksiyonları, travma ve cerrahi sonrası preseptal selülit gelişebilir. Selülit ayrıca üst solunum yolları ve orta kulaktan venler ve lenfatikler yoluyla yayılabilir.
Preseptal selülitin en sık izlenen şeklidir. Enfeksiyonun preseptal bölgeye vasküler veya lenfatik sistem ile yayıldığı düşünülmektedir. Beş yaşından küçük çocuklarda sık izlenir. Preseptal selüliti olan çocukların yansında hastalık öncesi veya aynı esnada üst solunum yolu enfeksiyonu mevcuttur. Bu hastaların çoğunda H.influenza tip B veya Streptococcus pneumoniae ye bağlı bakteriemi görülür. H. influenza tip B enfeksiyonu en sık 6 ay ile 2 yaş (ortalama 30 ay) arasındaki çocuklarda izlenir. Bunun nedeni 6 aydan önce annenin, 2 yaşından sonra da çocuğun kendi antikorları koruyucu etkisidir. H. inffuenza preseptal selülitin yanı sıra menenjit, epiglottit ve pnömoni gibi ciddi hastalıklara neden olabilir. Bu nedenle çocuklara 18. ayda H. influenza tip B aşısı yapılması önerilmektedir. Son yıllarda yaygın aşılama sonucu preseptal selülit olgularında etiyolojide Streptokok cinslerinin daha önemli rol oynadığı bildirilmiştir. Nadiren mantarlarda preseptal selülite yol açabilir. Literattirde Trichophyton a bağlı gelişen preseptal selülit bildirilmiştir. Ahır hayvanları ile temas hikayesi olan ve klasik antibiyotik tedavisine cevap vermeyen olgularda mantar kültürü yapılmalıdır. Bu hastalarda yanağa kadar inebilen yaygın üst ve alt kapak ödemi ve etkilenen bölgede pembe mor renk değişikliği izlenir. Eşlik edebilecek diğer bulgular ateş, aynı tarafta otitis media, sinüzit, lökositoz ve bakteriemidir. Preseptal selülit tanısı ile izlenen çocukların meninjit gelişme riski nedeniyle hastaneye yatırılması gereklidir. Hastalardan kan kültürü alınmalı, meninjit şüphesi olan ve 1 yaşından küçük çocuklara lomber ponksiyon yapılmalıdır. Adenoviral keratokonjonktivit klinik olarak preseptal selülit ile karışabilir. Bu hastalarda farklı olarak preauriküler lenfadenopati, gözde seröz akıntı, foliküler konjonktivit ve punktat keratit tabloya eşlik edebilir. Tedavide tercih edilecek ilk antibiyotik betalaktamaz salgılayan S. Pnetımoniae, H. influenza ve Staphylococcus aureus a karşı etkili olan sefuroksimdir. Erişkinler ve sistemik enfeksiyon bulgusu olmayan çocuklar oral antibiyotikler ile tedavi edilir. Bu amaçla sefuroksim aksetil, amoksisilin potasyum klavulanat veya tırimetoprim sulfame-toksazol kullanılabilir. Orbita bulguları gelişirse orbita tomografisi ile hasta tekrar değerlendirilerek tedavisi düzenlenmelidir.
Preseptal selülit farklı mikroorganizmaların etken olduğu cilt ve adneks enfeksiyonlarını takiben gelişebilir.
Herpes Simpleks: Herpes simpleks enfeksiyonu göz kapağında veziküller, foliküler konjonktivit, epi-telyal keratit ve preaurilculer lenfadenopati ile karakterizedir. Hastalık virüsün göz kapağına direkt inokülasyonu veya trigeminal ganglionda latent kalan virüsün reaktivasyonu sonucu gelişir. Göz kapaklarında bir odakta kümelenen veziküller 5-7 gün içinde kabuklanma ile iyileşir. Prostoglandin analogu olan latanoprostıın vims replikasyonunu aktive ettiği düşünülmektedir. Literatürde latanoprosta bağlı herpetik keratit reaktivasyonu olgularının yanı sıra perioküler bölgede herpetik dermatit gelişen olgular da bildirilmiştir. Bu nedenle tekrarlayan herpes simpleks enfeksiyonu hikayesi olanlarda prostoglandin analogları dikkatli kullanılmalıdır.
Herpetik simpleks dermatiti, göz tutulumu yoksa ve enfeksiyon kapak kenarını içermiyorsa tedavi edilmez. Stafilokok ve streptokoklara bağlı ikincil bakteriyel enfeksiyonlar gelişirse antibiyotik tedavisi uygulanır. Oküler herpes olgularında tedavinin amacı kornea tutulumunu sınırlamaktır. Bu hastalarda antiviral ilaçlar (trifluridin, vidarabin veya asiklovir) ve sikloplejikler tedaviye eklenir.
Herpes Zoster: Herpes zoster geçirilmiş suçiçeği enfeksiyonunu takiben duyu ganglionunda latent olarak bulunan varisella zoster virusunun tekrar aktive olması sonucu gelişir. En sık trigeminal sinirin oftalmik dalı, daha nadiren maksiler ve mandibuler dalı tutulur. Enfeksiyon immün sistemin baskılanması sonucu virüsün çoğalarak sinirin inerve ettiği dermis bölgesine dağılması ile meydana gelir. Herpes zoster enfeksiyonu esnasında virüs daha önce primer enfeksiyon geçirmemiş kişilere bulaşarak su çiçegi enfeksiyonuna yol açabilir. Olguların çoğunda cilt Iezyonları belirmeden önce etkilenen dermatomda ağrı gelişir. Eritemli paptiller, veziktile ve bunu takiben püstüle dönüşür. Birkaç hafta süren kabuklanmayı takiben lezyonlar iyileşir. Cilt lezyonları orta hattı geçmez. Tanı immunofioresan boyalar veya virüs kültürü ile kesinleştirilir. Tedavi cilt lezyonlarının başlangıcını takiben ilk 72 saat içinde başlamalıdır.
İmpetigo: İmpetigo S. aureus veya grup A Streptocaccus pyogenes in neden olduğu dermatittir. Hijyen koşulları kötü olan 6 yaşından küçük çocuklarda sık izlenir. Küçük kırmızı maküller eritem ile çevrili seröz veziküllerin patlaması ile altın sarısı kabuklar oluşur. Bölgesel lenfadenopati gelişebilir. Vezikül sıvısından alınan örnekler gram boyası ile boyanır, kan ve çikolata agarında kültüre edilir. Tedavide günde 2-3 kez sabunlu su ile hasta bölgenin temizlenmesi, topikal basitrasin ve sistemik antibiyotikler kullanılır. Oral antibiyotiklerden kloksasilin ve sefaklor, ciddi vakalarda intravenöz nafsilin uygulanmalıdır. Sistemik antibiyotik tedavisi en az 10 gün süre ile kullanılmalıdır.
Yaygın Fasial Selülit: Bebeklerde diş kökleri veya dişetlerinin enfekte olması ile yaygın fasial selülit gelişebilir. Enfeksiyonun enfekte süt ile veya annede mastit mevcutsa emme esnasında bulaştığı düşünülmektedir. Hastalığa en duyarlı dönem bebekliğin ilk 9 ayıdır. Klinik olarak göz kapakları ve yanakta eritem ve ödem izlenir. Bu bulgulara ateş, diyare ve kusma eşlik edebilir. Çoğu olguda etken mikroorganizmanın S. Aureus olması nedeniyle tedavide intravenöz nafsilin önerilir. Preseptal bölgede abse oluşumu mevcutsa insizyon ve drenaj yapılır. Elde edilen materyal Gram boyama ile incelenerek, kanlı ve çikolata agar da kültüre edilmelidir. Hastalardan ayrıca kan kültürü alınmalı ve bilgisayarlı tomografi çekilmelidir.
Erizipel: Erizipel, grup A Streptococetısun etken olduğu akut selülitdir. Ciltte keskin sınırlı eritem, ödem ve ağrı ile karakterizedir. Orbita Minium mikroorganizmaların invazyonu sonucu değil, bakteri toksininin difitzyonuna bağlıdır. Bunun sonucu olarak kemozis, proptozis ve göz hareketlerinde kısıtlılık gelişebilir. Ateş, halsizlik ve lökositoz hastalığın tipik bulgularıdır. Bu hastalarda kan kültürü alınmalı ve bilgisayarlı tomografi çekilmelidir. Tedavide 72 saat boyunca intravenöz penisilin G, bunu takiben 10 gün süreyle oral penisilin V uygulanmalıdır.
Şarbon: Şarbon, Gram (+), aerobik, spor oluşturan Batillus anthracis in etken olduğu nadir bir hastalıktır. Cilt, solunum veya gastrointestinal sistemi tutabilir. Hastalık enfekte hayvan eti, tüyü ile temas sonucu, az pişmiş etin yenmesi ile veya sporların inhale edilmesi ile bulaşır. İnkfibasyon süresi birkaç saat ile 7 gün arasındadır. En sık izlenen formu tırnaklarda biriken sporların cildi enfekte etmesi sonucu gelişen deri formudur. Hastalık çoğu olguda üst göz kapağından başlar, alt göz kapağı ve yüze yayılır. Enfeksiyonun tipik bulgusu ileri derecede yaygın ödemdir. Erken dönemde veziküller, bunu takiben lezyon üzerinde püstüller gelişir. Preseptal selülite eşlik eden siyah nekrotik doku hastalık için tipiktir. Nekrotik dokunun üzerinde 2-4 hafta sonra skar dokusu gelişir. Skar dokusunun kontraksiyonu skatrisyel ektropion gelişimine neden olabilir. Tanı mikroskopik incelemede Gram (+) basillerin görülmesi ve kültürde bakterinin izole edilmesi ile koyulur. Yüksek doz penisilin G tedavide ilk seçenektir. Tedavi edilmeyen olgularda septisemi ve menenjit gelişebilir. Hastalık % 10 ile 20 arasında ölümle sonuçlanabilir. Erken tedavi ile mortalite oranı % 1 'in altına iner.
Kirli yaralanmalar, insan ve hayvan ısırıkları enfeksiyon açısından en riskli olgulardır. Travmayı takiben gelişen preseptal selülitin en sık nedenleri S.aureus ve S. pyogenes dir. Isırma sonucu gelişen yaralanmalarda Peptococcus. Peptostreptocoecus ve gaderoides gibi anaerobik bakteriler, toprak ile kontamine olmuş yaralarda Clostridyum, uzun süre açıkta kalan yaralarda ise birden çok mikroorganizma etken olabilir. Kedi ısırması veya tırmalaması sonucu gelişen preseptal selülit ve perioküler abse olgularında Pasteurella multocida etiyolojide düşünülmelidir.
Literatürde minör travma sonrası preseptal selülit ve bunu takiben hipotansiyon, solunum yetmezliği ve eritem ile karakterize streptokoksik toksik şok sendromu olguları bildirilmiştir. Bu hastaların kültüründe grup A beta-hemolitik streptokok izole edilmiştir. Travma geçiren hastanın önce detaylı bir hikayesi alınmalı, oftalmolojik muayene ile göz küresi yaralanması, optik sinir, retina, koroid basan ve lakrimal sistem travması gibi eşlik edebilecek patolojiler ekarte edilmelidir. Hasta ayrıca orbita, yüz kemikleri, paranazal sinüs kırığı, intrakraniyal travma ve yabancı cisim açısından değerlendirilmelidir.
Nekrotik dokulara sınırlı yara yeri debridmanı yapılmalıdır. Yara yerindeki yabancı cisimler temizlenmeli, özellikle tahta, bitki parçaları gibi tüm organik yabancı cisimler çıkartılmalıdır. Cerrahi öncesinde yara yeri salin ile ıslatılmış kompresler ile kapatılır. Göz küresi yaralanması mevcutsa kapak cerrahisinden önce bu düzeltilmelidir. Preseptal selülite bağlı abse gelişen olgularda insizyon ve drenaj yapılmalı, kültür sonucuna göre uygun intravenöz antibiyotik tedavisi başlanmalıdır. Gram (+) koklar için intravenöz nafsilin tercih edilir. Penisilin alerjisi olan olgularda sefazolin gibi 1. kuşak sefalos-porinler kullanılır. İnsan veya hayvan ısırığı ile oluşan yaralanmalarda veya anaerobik mikroorganizmaların etken olduğu vakalarda Penisilin G, sefuroksim veya klorarnfenikol kullanılır. Oral antibiyotikler klinik tablonun hafif olduğu stafilokoksik ve streptokoksik olgularda tercih edilir. Bu olgularda en az 10 gün süreyle tedavi uygulanmalıdır.
GÖZKAPAĞI ABSESİ
Kapak absesi genellikle travma veya cilt enfeksiyonu sonrası gelişen preseptal selülitin bir komplikasyonu olarak izlenir. Periorbital selülit olgularında kapak absesi gelişme insidansı % 6 olarak bildirilmiştir. Antibiyotik tedavisine cevap vermeyen kapak absesi, spontan fistülizasyon ve minimal intlamasyon bulgulan olan hastalarda etiyolojide tüberkülozis düşünülerek gereken araştırmalar yapılmalıdır. Kapak absesi nadiren sinüziti takiben gelişebilir. Sinüslerden orbitaya enfeksiyonun yayılması ince kemik yapılar ve bu yapıdaki damar ve sinirlerin geçtiği açıklıklar ile gelişir. Enfekte sinüs duvarında kemik defekt gelişirse bu kemik açıklıktan sinüs enfeksiyonu göz kapağına yayılabilir. Kapak absesine eşlik eden pürülan burun akıntısı ve baş ağrısı olan hastalarda sinüzit atlanmamalıdır. Bu olgularda görme azalması, ateş, ağrı, proptozis ve göz hareketlerinde kısıtlılık genellikle izlenmez. Abse gelişen olgularda insizyon ve drenaj yapılmalı, elde edilen materyale Gram boyama ve kültür yapılarak uygun intravenöz antibiyotik tedavisi başlanmalıdır. Hastalar kulak burun boğaz kliniği ile konsülte edilip gereken olgulara endoskopik sinüs cerrahisi planlanmalıdır.
GÖZKAPAĞI GANGRENİ
Kapak gangreni ( nekrotizan fasiyit) nadir izlenen, cilt altı yumuşak dokuyu, yüzeyel ve derin fasiyayı içeren ciddi seyirli bakteriyel bir enfeksiyondur. Cilt gangreni, süpüratif fasiyit ve vasküler tromboz ile karakterizedir. Enfeksiyonun kas dokusuna ilerlediği durumlarda nekrotizan miyozit olarak isimlendirilir. Hastalık travma veya cerrahi sonrası gelişebilir. Diabetus mellitus olgularında veya alkoliklerde oluşma riski daha yüksektir. Derin subkutan sinirlerin tutulumuna bağlı olarak etkilenen bölgede anestezi izlenir. Klinik bulgularla açıklanamayan ağrı ilk belirti olabilir. Etkilenen cilt bölgesinde önce kırmızı, hastalık ilerledikçe mavi-gri renkte bül ve nekrotik alanlar içeren değişiklikler gözlenir. Vasküler tromboza bağlı olarak cilt ve cilt altı dokularda nekroz derler. Periorbital yayılım olan olgularda mortalite oranı % 18 olarak bildirilmiştir. Mortalite sepsis, respiratuar distres sendromu, hipotansif şok ve birden çok organ yetmezliğine (böbrek yetmezliği ) bağlı gelişir. Streptokoksik şok sendromu gelişen olgularda mortalite oranı % 30'un üstündedir. Etiyolojide sıklıkla proteus, psödomonas, Staphylococcus atımus ve grup A Strepococcus rol oynar. Enfeksiyonun avasküler dokularda yayılması antibiyotiklerin etkisini sınırlar. Bu nedenle erken dönemde cerrahi debridman, yara yeri kültürü ve kültür sonucuna göre uygun antibiyotik tedavisi uygulanmalıdır. Erken cerrahi debridman antibiyotiklerin enfekte dokulara ulaşmasını sağlayarak iyileşmeyi hızlandırır. Etken mikroorganizma bilinmiyorsa intravenöz klindamisin ve penisilin kombinasyonu tercih edilmelidir. İmmanoglobulinler streptokoksik pirojenik ekzotoksinleri nötralize ederek tedaviye yardımcı olabilir. Etkisi kesin olmamakla beraber iskemik dokuların nekrozunu önlemek amacıyla hiperbarik oksijen tedavisi de uygulanabilir.
Sorumluluk Reddi: Bu makale ve genel olarak bu site bir tıp doktorunun tavsiyesinin yerini almayı amaçlamamaktadır. Sitede bulunan bilgiler herhangi bir hastalığı veya tıbbi durumu teşhis etmek, tedavi etmek veya önlemek için kullanılmamalıdır. Kişisel sağlık sorunlarınız için lütfen doktorunuza danışın. Özgür Optik sitesi, sitede verilen herhangi bir görüş veya tavsiyeden kaynaklanan herhangi bir kişisel yaralanma veya hasar için hiçbir sorumluluk kabul etmez.